
肺葉切除後就不會再有肺部疾病了嗎?肺葉切除後遺症醫師帶你看!
肺葉切除後就不會再有肺部疾病了嗎?肺葉切除後遺症醫師帶你看!
肺葉切除後不代表未來就不會再有肺部疾病,因為手術主要是切除已有病灶的肺葉,常見原因包含早期肺癌、局部感染或支氣管擴張症等。
術後多數患者能逐漸恢復日常生活,但仍可能出現肺活量下降、咳嗽、胸悶疼痛、體力變差或活動時較喘等變化。本文將帶你了解肺葉切除適應症、常見後遺症、手術風險、費用、復健恢復程度與常見問題,幫助患者與家屬掌握手術前後的注意重點。
專欄作者:吳青陽 胸腔外科醫師
關於肺葉切除,你可能會想知道...
什麼情況下需要進行肺葉切除?
肺葉切除術(lobectomy)最常見的適應症是早期肺癌,也可以用於局部感染或支氣管擴張症。
肺葉切除術(lobectomy)是指以外科手術方式切除一個肺葉,肺臟依解剖構造分為不同肺葉與肺段,以維持氣體交換效率。
右肺分為三葉,包含上葉、中葉與下葉,由水平裂與斜裂分隔;左肺則分為兩葉,包含上葉與下葉。每一肺葉又可細分為支氣管肺段,並由各自的支氣管與血管供應。
肺葉切除後遺症有哪些?
肺葉切除術後,身體可能出現的生理變化與後遺症,主要與肺部容積減少、胸腔結構改變、術後咳嗽,以及手術本身對組織與神經的影響有關。
- 肺部容積減少
肺葉切除後肺臟沒有辦法再生,因此肺活量會下降,可能導致呼吸較喘,尤其在活動或運動時更明顯。
此影響為不可逆變化,但隨著時間推移,其餘肺組織會逐漸擴張並代償,多數患者在日常生活中可以恢復接近正常,運動耐力可能略有下降。 - 胸腔結構改變
剩餘肺部會再擴張,以填補切除後的肺葉空間;手術側橫膈膜可能略為上升,部分患者可能感到胸壁緊繃,或外觀略微不對稱。 - 術後咳嗽
肺葉切除後,剩餘肺部擴張會改變氣道的立體結構與分布,進一步影響氣道內氣流型態,可能刺激迷走神經誘發咳嗽。 - 慢性疼痛或麻木感
手術傷口,特別是開胸手術,可能引起慢性疼痛或麻木感,通常與手術切口造成的感覺神經纖維損傷有關。 - 肩膀僵硬、活動受限或肌力下降
術後常見肩膀僵硬、上半身活動受限或肌力下降,多半與術後疼痛及活動減少有關,因此復健與物理治療很重要。 - 神經相關變化
淋巴結清除後,部分患者可能出現神經相關變化,例如喉返神經受影響導致聲音沙啞,或膈神經受影響而改變呼吸機制。 - 疲倦與體力下降
術後初期常見疲倦感,體力與耐力恢復可能需要數週至數月。透過規律呼吸訓練、逐步增加活動量與適當復健,多數患者最終能良好適應並維持生活品質。
肺葉切除手術風險、手術須知
肺葉切除手術實際風險高低會受到患者年齡、肺功能、心臟功能、病灶位置、是否有慢性肺病,以及手術方式影響。常見肺葉切除手術風險包含以下幾類:
| 風險類型 | 可能情況 | 說明 |
|---|---|---|
| 肺部風險 | 持續性漏氣、肺塌陷、肺炎、呼吸衰竭 | 術後若肺部無法順利擴張,或咳嗽排痰能力較差,可能增加肺部併發症風險 |
| 出血與胸腔積液 | 血胸、胸腔積液、胸管引流時間延長 | 手術過程需處理肺血管與胸腔組織,術後需透過胸管觀察引流量與是否出血 |
| 心血管風險 | 心律不整、心房顫動、肺栓塞、心肌梗塞 | 胸腔手術後可能增加心肺負擔,尤其本身有心血管疾病者需特別注意 |
| 神經相關風險 | 聲音沙啞、橫膈膜功能受影響 | 若手術或淋巴結清除過程影響鄰近神經,可能造成聲音改變或呼吸機制受影響。 |
| 傷口與感染風險 | 傷口感染、疼痛、麻木感 | 開胸手術或微創切口都可能出現疼痛、麻木或感染,通常需依醫師指示照護傷口。 |
為了降低手術風險,術前通常會安排電腦斷層、肺功能檢查、心臟功能檢查、血液檢驗等評估,確認患者是否能承受肺葉切除。若本身有抽菸習慣、糖尿病、高血壓、慢性肺病或心臟疾病,也需要在手術前盡量控制穩定。
🔹術前準備
- 影像檢查:電腦斷層(CT)可用於確定病灶位置;對於癌症患者,可能還需正子攝影(PET)以及腦部核磁共振,進行疾病嚴重度評估,也就是臨床腫瘤分期。
- 心肺功能檢查:包含心臟功能檢查,例如心臟超音波;肺功能檢查(PFT)則用於評估患者是否能耐受肺組織切除範圍。
- 其他術前評估及準備:包含血液檢驗、手術前數週戒菸、呼吸訓練(如誘發性肺量計)、手術前禁食,以及慢性疾病(如糖尿病、高血壓)的良好控制。若術前計畫需要,也可能安排 3D 影像重組與病灶定位。
🔹術後照護重點
術後照護的重點在於促進肺部復張、預防併發症及加速康復。
- 疼痛控制。
- 胸腔引流管需持續監測是否有漏氣及引流量,當肺部完全擴張後即可移除。
- 術後胸腔復健與咳嗽訓練。
- 早期下床活動。
- 術後再住院時間約為 3 至 5 天。
桃園長庚
- 院所地址:桃園市龜山區頂湖路123號
- 預約專線:03-3196200
- 門診時間:每週四 8:30-12:00
- 立即掛號:桃園長庚胸腔外科
林口長庚
- 院所地址:桃園市龜山區復興街5號
- 預約專線:03-3281200
- 門診時間:每週五 13:00-17:00
- 立即掛號:林口長庚胸腔外科
肺葉切除手術方式、費用
肺葉切除術是治療肺癌及部分肺部疾病(如局部感染、支氣管擴張等)的重要外科手術,其手術方式與費用會依技術選擇、醫院等級及個別病情而有所不同。
目前臨床上主要有3種手術方式:胸腔鏡手術(VATS)、開胸手術(thoracotomy)以及機器手臂輔助手術(robotic surgery)。
| 手術方式 | 說明 |
|---|---|
| 胸腔鏡手術(VATS) | 目前胸腔鏡手術(VATS)是主流方式,屬於微創手術。 可透過單一小切口放入胸腔鏡與器械進行操作,不需大範圍撐開肋骨,因此具有傷口小、疼痛較少、住院時間較短及恢復較快等優點,對多數早期肺癌患者特別適合。 |
| 開胸手術(thoracotomy) | 開胸手術為傳統方式,需進行較大切口。對於腫瘤較大、位置複雜或需廣泛清除病灶的情況仍然必要,但其術後疼痛較明顯,恢復時間也較長。 |
| 機器手臂輔助手術(robotic surgery) | 近年來機器手臂手術逐漸發展,利用高解析 3D 影像與靈活的機械手臂提升手術精細度與穩定性,特別適合精細解剖操作;但由於設備成本高,目前仍屬較高自費的選項。 |
🔹手術過程
肺葉切除可透過傳統開胸手術(thoracotomy)或微創手術進行,例如胸腔鏡手術、胸腔鏡合併扶鏡手臂或機器人手術。
上述主要差異在於切口設計以及所需使用器械不同,但肺葉切除術的手術步驟基本上是一樣的。手術步驟包括:
- 仔細分離
- 依序結紮
- 斷離供應該肺葉的肺靜脈、肺動脈與支氣管
- 將病變肺葉切除,同時常會清除區域性淋巴結,以利癌症分期
- 手術結束前放置胸管,用於引流,幫助剩餘肺部重新擴張
一般手術時間通常約為 3 至 4 小時,依手術方式與患者狀況而異。目前多採用微創技術如胸腔鏡手術(VATS),其優點為術後恢復較快、併發症較少,相較於傳統開胸手術更具優勢。
🔹手術實例|右肺中葉切除為例
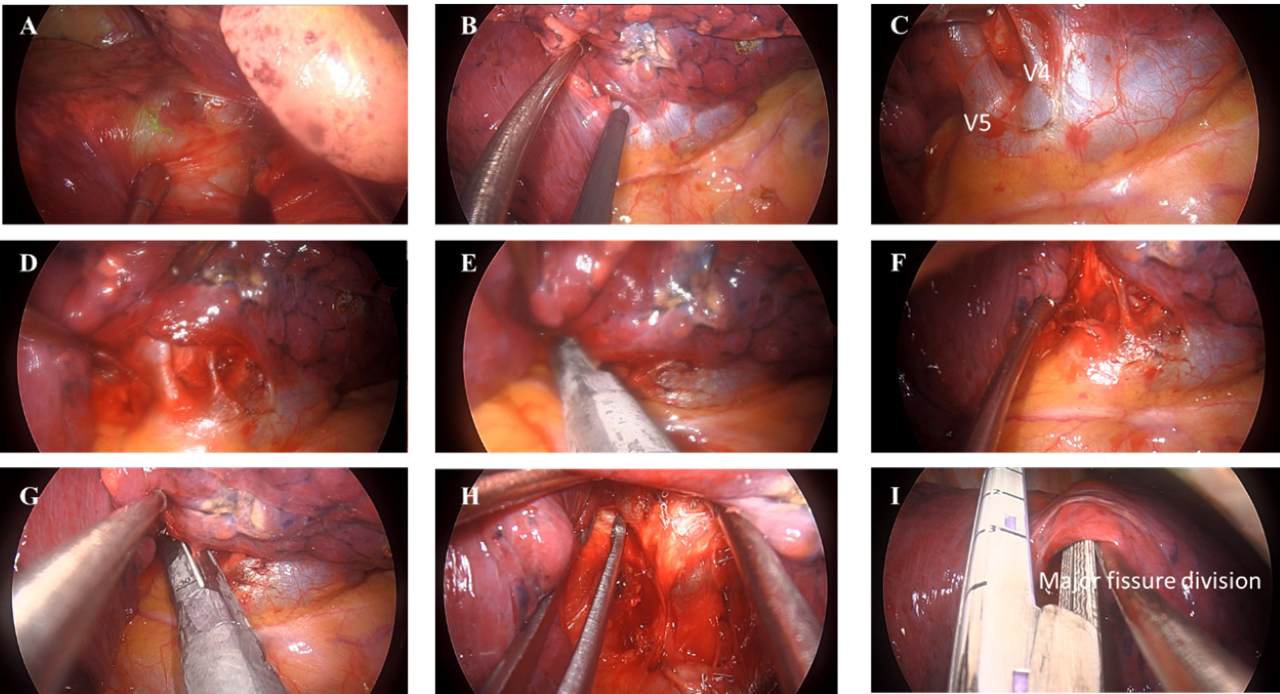
- A:打開葉間動脈包膜
- B-D:打開縱膈腔肋膜,游離出右肺中葉靜脈( V4, V5)
- E:以自動吻合器進行右肺中葉靜脈V5分枝斷離
- F-G:以自動吻合器進行右肺中葉靜脈V4分枝斷離
- H-K:以自動吻合器進行肺裂斷離
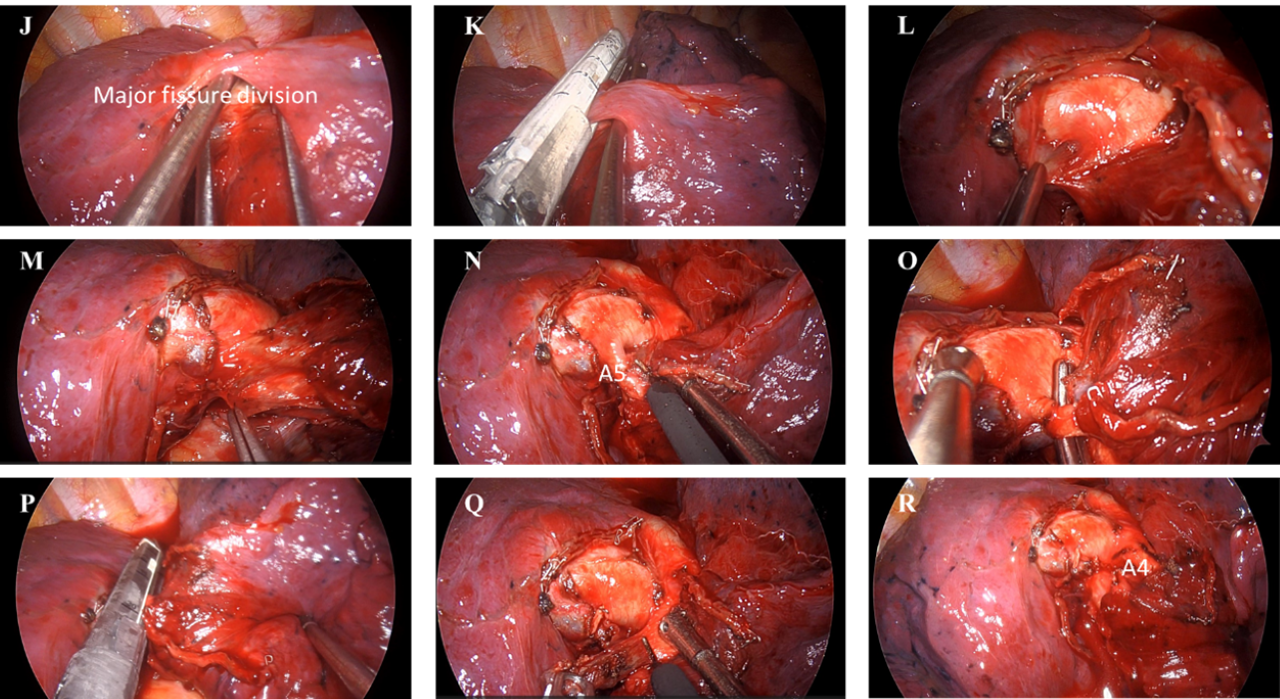
- L-P:游離葉間動脈旁的淋巴結並曝露葉間動脈以及右肺中葉動脈A5分枝,並以自動吻合器進行右肺中葉動脈A5分枝斷離
- Q-U:游離右肺中葉動脈A4/A5分枝中間的淋巴結並曝露右肺中葉動脈A4分枝,並以自動吻合器進行右肺中葉動脈A4分枝斷離
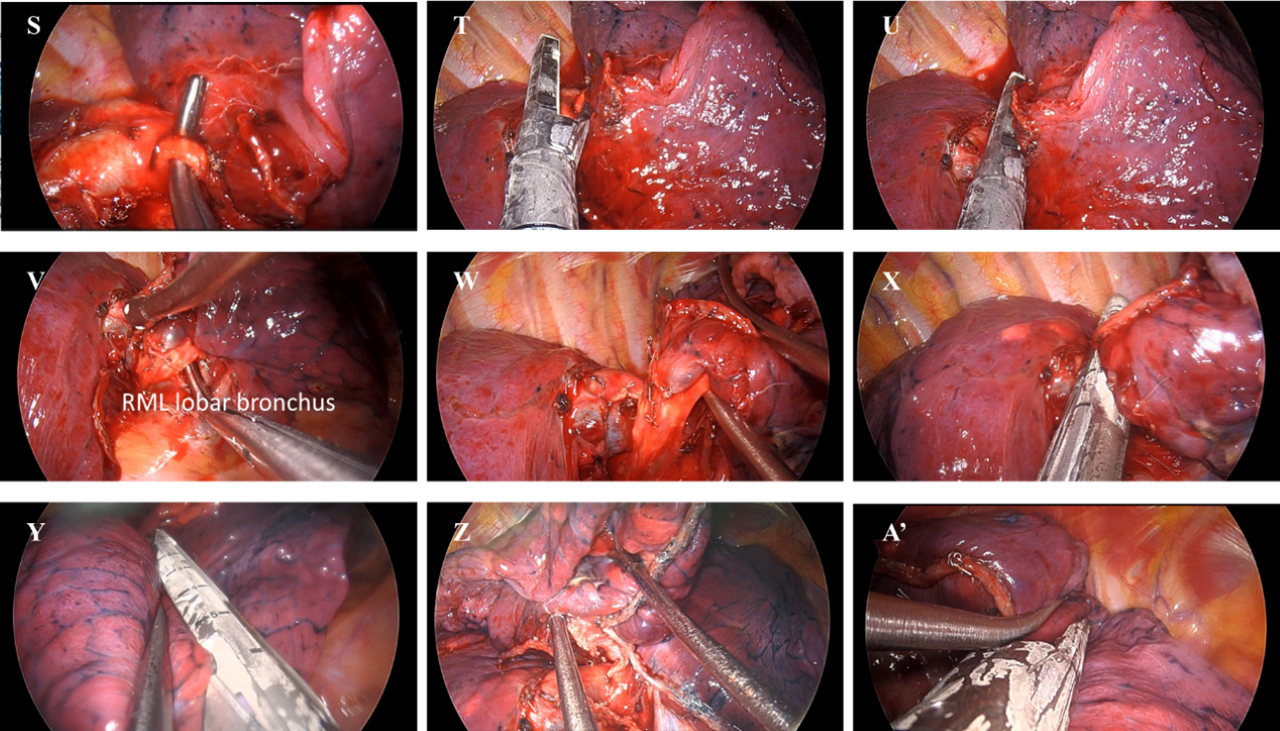
- V-X:游離右肺中葉支氣管,並以自動吻合器進行右肺中葉支氣管游離以及斷離
- Y-B':以自動吻合器將右肺中葉以及右肺上葉斷離(未發育的水平裂)
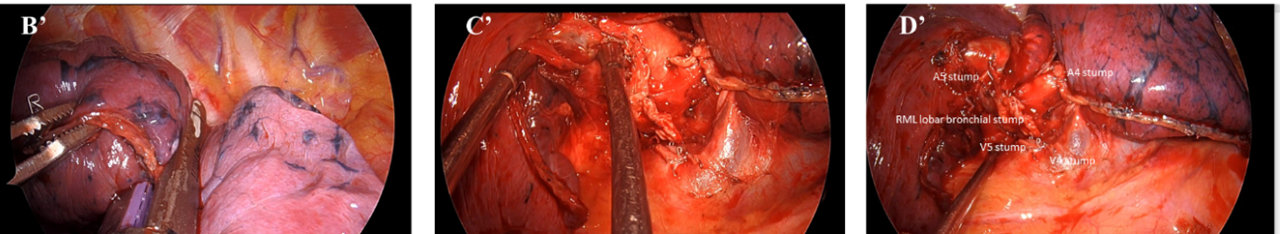
- C'/D':右肺中葉切除術後完成圖( 肺動脈,肺靜脈,支氣管斷端)
🔹手術費用
手術費用方面,台灣醫療體系多數肺葉切除手術的基本費用由全民健康保險(健保)給付,包含手術本身、麻醉及住院基本醫療費用,因此患者實際需負擔的金額主要來自部分負擔與自費項目。
常見自費項目包括較高等級病房的差額、手術中使用的特殊耗材(如傷口保護套、組織檢體取物袋、止血貼片、防漏貼片、特殊傷口縫合線材等),以及選擇機器手臂手術所產生的額外費用。每家醫院收費方式略有不同,請於術前詢問主刀的手術醫師。
肺葉切除咳嗽是正常現象嗎?
肺葉切除後出現咳嗽,是術後可能發生的現象之一。肺葉切除術後,剩餘肺部會再擴張,以填補切除後的肺葉空間,這會改變氣道的三維立體結構及分布,例如氣管隆突交角、肺段氣管曲度變大。
這些改變可能會造成氣流在氣道分岔處出現渦流,進一步刺激迷走神經並誘發咳嗽。多數術後咳嗽在 1 至 2 週可以自行緩解;若持續時間較長,也可以利用藥物進行症狀緩解。
肺葉切除影響有哪些?是永久性的嗎?
肺葉切除後最主要的永久性影響,是被切除的肺葉不會再生,因此肺部容積減少屬於不可逆變化。肺活量下降後,患者可能在活動或運動時更容易感到呼吸較喘。
不過,隨著時間推移,其餘肺組織會逐漸擴張並代償,多數患者在日常生活中可以恢復接近正常,但運動耐力可能略有下降。
肺葉切除復健後功能回復程度?
肺葉切除後的功能回復程度,主要取決於術前肺功能、年齡、是否有慢性肺病,以及術後復健執行情況。多數患者經過呼吸訓練與循序漸進活動後,日常生活能力可以逐漸恢復,但劇烈運動或長時間活動時,仍可能比術前更容易喘。
| 恢復階段 | 常見狀況 | 復健重點 |
|---|---|---|
| 術後初期 | 走路、講話、爬樓梯較容易喘,體力下降 | 深呼吸訓練、咳嗽排痰、早期下床活動 |
| 出院後數週 | 基本活動能力逐漸改善,可慢慢增加日常活動 | 循序漸進走路、避免長時間臥床 |
| 術後數週到數個月 | 體力與運動耐受度逐步提升 | 依醫師建議增加活動量,維持規律復健 |
影響恢復程度的因素包含:
- 術前肺功能是否良好:肺功能越好,術後通常越容易適應。
- 是否有慢性肺病:若本身有 COPD、肺纖維化等疾病,恢復速度可能較慢。
- 年齡與體力狀況:年紀較大或術前體力較差者,需要較長恢復時間。
- 復健是否確實執行:規律呼吸訓練與活動,有助於降低肺炎、肺塌陷與痰液堆積風險。
如果術後出現喘不過氣、咳嗽持續加重、痰量增加、發燒或活動能力明顯變差,不建議只當成正常恢復,應回診請醫師評估是否有肺炎、肺塌陷、積液或其他術後合併症。
桃園長庚
- 院所地址:桃園市龜山區頂湖路123號
- 預約專線:03-3196200
- 門診時間:每週四 8:30-12:00
- 立即掛號:桃園長庚胸腔外科
林口長庚
- 院所地址:桃園市龜山區復興街5號
- 預約專線:03-3281200
- 門診時間:每週五 13:00-17:00
- 立即掛號:林口長庚胸腔外科
肺葉切除常見問題:
Q1.肺葉切除重大傷病認定條件有哪些?
肺葉切除後是否具備重大傷病申請資格,須根據最後病理報告結果而定,並不是只要接受肺葉切除手術就一定符合重大傷病資格。
一般來說,若肺葉切除原因為惡性腫瘤,例如肺癌,且診斷符合健保重大傷病範圍,才有機會申請重大傷病證明。若是因局部感染、良性病灶、支氣管擴張症等原因接受肺葉切除,是否符合資格仍需依實際疾病診斷判斷。
建議患者可在術後取得病理報告後,請主治醫師協助確認是否符合重大傷病申請條件。
Q2.肺葉切除會再生嗎?
肺葉切除後,已切除的肺葉不會再生,因此肺部容積減少與肺活量下降屬於不可逆變化。
不過,剩餘肺組織會逐漸擴張並產生代償作用,因此,肺葉不會重新長回來,但剩餘肺部可以透過代償與復健,幫助患者恢復生活功能。
Q3.肺葉切除算失能嗎?
肺葉切除不一定算失能,在臨床上需依「功能影響程度」來判定,而不是單純看是否接受過手術。
一般而言,肺葉切除後雖然會失去部分肺功能,但多數患者在恢復後仍可維持日常生活、自理能力及工作功能,因此通常不會被認定為失能。剩餘肺組織會逐漸代償,很多人僅在劇烈運動時出現輕微喘氣,對日常生活影響有限。
但如果術後出現以下情況,則可能需要進一步評估是否符合失能條件:
- 術後肺功能明顯下降,日常活動也容易呼吸困難
- 合併慢性肺病,例如 COPD、肺纖維化
- 無法從事原本工作,尤其是勞力或高體能需求工作
- 需要長期使用氧氣治療
- 合併其他嚴重術後併發症,影響生活自理能力
是否符合失能認定,仍需依醫師評估、肺功能檢查結果及相關保險或法規標準判斷。
Q4.肺葉切除住院幾天?
肺葉切除術後住院時間通常約為 3 至 5 天,但實際天數會依手術方式、患者恢復狀況與是否出現併發症而不同。
住院期間醫療團隊會觀察幾個重點:
- 疼痛是否控制良好
- 胸腔引流管是否仍有漏氣
- 胸管引流量是否逐漸減少
- 剩餘肺部是否順利擴張
- 是否有發燒、肺炎、呼吸喘或其他併發症
- 患者是否能下床活動、正常進食與自主呼吸穩定
若採用胸腔鏡微創手術,且術後恢復順利,住院時間可能較短;若有持續漏氣、肺部塌陷、感染或疼痛控制不佳,則可能需要延長住院觀察。
Q5.肺葉切除後合併症有哪些?
肺葉切除術後可能出現多種合併症,涉及肺部、心血管系統、淋巴系統及鄰近神經。
- 肺部併發症:肺部併發症最為常見,包括持續性漏氣、肺部塌陷以及肺炎,特別是在術後無法有效咳嗽或深呼吸的患者中較容易發生。部分患者,尤其是術前肺功能較差者,可能出現呼吸衰竭。
- 肋膜相關併發症:包含血胸(胸腔內出血)與乳糜胸。
乳糜胸是縱膈淋巴結廓清術較具代表性的併發症,通常因淋巴管胸受損導致淋巴液滲漏,表現為胸管引流出現米黃色液體,顏色近似養樂多;若同時合併小部分滲血,外觀可能近似草莓奶昔。 - 心血管併發症:常見為心律不整,尤其是心房顫動,在胸腔手術 後相對常見;較少見但嚴重者包括心肌梗塞或肺栓塞。
- 神經相關併發症:多與淋巴結清除有關,喉返神經損傷可能導致聲音沙啞或變聲;膈神經損傷則可能造成橫膈膜麻痺,進而影響呼吸功能。
- 其他併發症:包含傷口感染、支氣管肋膜瘻管、胸管引流時間延長。



