
非小細胞肺癌復發預測新模式:病理分期結合循環腫瘤細胞(CTC)動態
非小細胞肺癌復發預測新模式:病理分期結合循環腫瘤細胞(CTC)動態
臨床挑戰與研究動機
臨床挑戰
- 傳統 TNM 分期雖能區分高低風險,但無法精準辨識真正會復發的病人。
- 部分患者接受了不必要的輔助治療,增加副作用與醫療負擔。
- 高風險患者若僅依 TNM 分期判斷,可能未能及時獲得足夠治療。
- 現有影像與病理檢測難以偵測微小殘存疾病(MRD),臨床預後判斷存在限制。
如何在臨床上更精準地進行風險分層,以達成:
- 辨識真正低風險患者→減少不必要的輔助治療。
- 鎖定高風險族群→提供強化的輔助治療與密切追蹤。
- 提升復發預測準確度→優於單純依靠 TNM 分期。
- 最佳化資源利用與療效→減輕病人負擔並提升生存率。
研究資訊快速看
非小細胞肺癌復發預測新模式:病理分期結合循環腫瘤細胞(CTC)動態
對於可切除的非小細胞肺癌(NSCLC)病患而言,手術切除後的主要目標是預防疾病復發。
根據過往文獻研究結果,約有8-10%病患在術後三年內會被偵測到疾病復發。然而臨床實務上,僅能依據TNM病理分期以及腫瘤在微觀下的病理組織表現將病患做復發高低風險區分,而無法梗進一步篩選出在會發生復發的病患身上。這將導致部分病人接受了不必要的輔助治療,或真正高風險病人未能獲得足夠治療。
循環腫瘤細胞(CTC)與微小殘存疾病(MRD)的角色
文獻回顧顯示,循環腫瘤細胞( Circulating tumor cell; CTC)與腫瘤微小殘存疾病(Minimal residual diease, MRD)有關。
因此,我們嘗試藉由分析手術前後循環腫瘤細胞( Circulating tumor cell; CTC)的變化趨勢,並結合病理分期建立早期復發預測模型來建立早期復發預測模型藉以克服這樣的臨床困境。
研究目的與設計
這篇研究探討了「病理分期」結合「圍手術期循環腫瘤細胞(CTC)變化」對可切除非小細胞肺癌(NSCLC)早期復發的預測價值,並建立了分層模型以輔助臨床決策。
檢測方法與數據收集
2017-2021年納入99位可切除NSCLC患者,依是否有淋巴結轉移分為0–1a 期與1b–4期兩組。納入病患分別於手術前、手術後、術後第1天及第3天採集週邊血液,並使用流式細胞儀定量循環腫瘤細胞( Circulating tumor cell; CTC)數目。
以生存樹(survival tree)分析循環腫瘤細胞( Circulating tumor cell; CTC)與復發的關聯,建立分層預測模型並進行內部驗證。
研究結果:CTC 動態變化
我們發現循環腫瘤細胞( Circulating tumor cell; CTC)動態:整體在術後3天內明顯下降,但病患出現復發患者下降幅度較小。
0–1a 期分層模型
針對0–1a 期模型(兩層判斷),可以將病患區分為:
- 低風險:術後第3天與手術後循環腫瘤細胞差值 < 2.75且再看術後第3天與術後第1天差值<–0.25 (5年無病存活100%)顯示病患無復發)
- 中度風險:術後第3天與手術後循環腫瘤細胞差值 < 2.75且再看術後第3天與術後第1天差值≥–0.25(5年無病存活約90%)
- 高風險:術後第3天與手術當日循環腫瘤細胞差值≥ 2.75 (5年無病存活約60%。內部驗證可靠度 0.713。
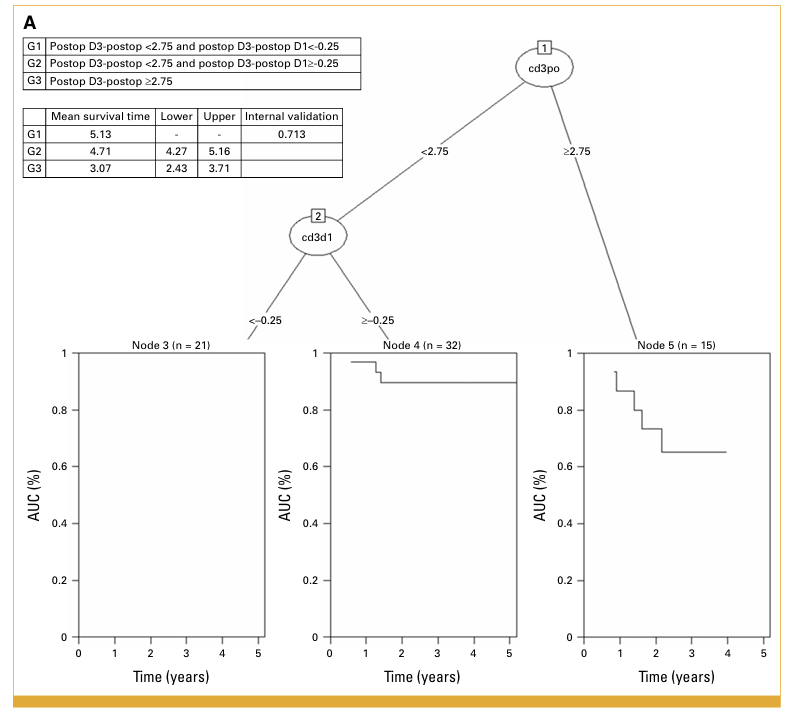
▲這張圖展示了0–1a 期非小細胞肺癌患者的 復發風險分層模型。研究利用術後第3天與手術當日、術後第1天的循環腫瘤細胞(CTC)變化,將患者區分為低風險、中風險與高風險三組。
圖中生存樹結構與 Kaplan-Meier 曲線清楚顯示不同組別的五年無病存活差異,低風險組幾乎不復發,高風險組則有明顯復發趨勢。
1b–4 期分層模型
針對1b–4 期模型(單層判斷),可以將病患區分為:
- 低風險:術後第3天與手術當日差值<6.25 ( 5年無病存活約50%)
- 高風險:術後第3天與手術當日差值 ≥ 6.25 (病患於2 年內全數復發)。內部驗證可靠度 0.975。

▲這張圖展示1b–4 期 NSCLC 患者的復發預測模型。
若術後第3天與手術當日CTC 差值 ≥6.25,即屬高風險族群,平均存活僅 0.82 年,且幾乎在兩年內全數復發;低風險組則存活較長,凸顯模型的臨床預測價值。
模型與TNM分期比較
總體復發預測準確度(AUC)顯示模型在 0–1a 期顯著優於 TNM 分期(P = 0.048),在 1b–4 期則與 TNM 分期差異不大。
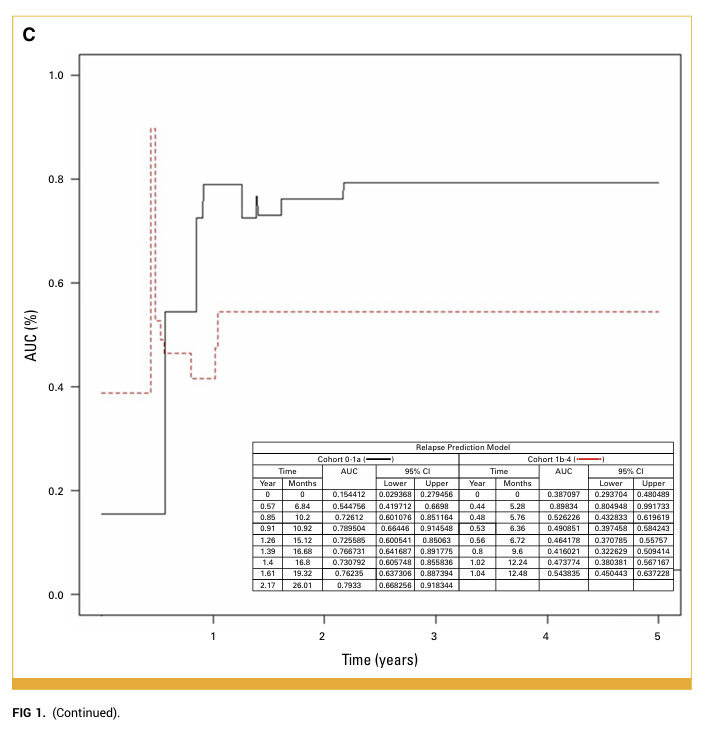
▲這張圖展示復發預測模型在不同病期的AUC表現。模型對 0–1a 期患者有顯著較高的準確度,五年內AUC 約 0.79,優於 TNM 分期;而在 1b–4期患者中,模型準確度與TNM分期差異不大。
臨床應用與意義
研究顯示:可辨識0–1a期中幾乎不會復發的低風險患者,避免過度治療。能挑出 1b–4 期中極高風險患者,利於針對性輔助與維持治療並加強監測。
上述發現有助於個人化治療與追蹤策略,提升資源利用效率並降低治療副作用風險。
臨床驗證與未來應用發展
後續吳青陽胸腔外科醫師會持續進行外部驗證,確認復發預測模型的預測效力以及設計前摘性研究進一步分析對可切除的非小細胞肺癌(NSCLC)病患的生存預後影響。
本篇研究成果已獲JCO Precision Oncology接受刊登,目前已經在網路上可以查閱。
CO Precision Oncology為ASCO出版的國際同行評審開放存取期刊,專注精準腫瘤醫學,影響因子約5.5,屬腫瘤學Q1,為分子標記與個人化治療研究的重要發表平台。



