
植入式注射座合併症完整解析,常見問題與預防指南
植入式注射座合併症完整解析,常見問題與預防指南
專欄作者:吳青陽 胸腔外科醫師
植入式注射座(Port A)是一種為長期輸液、化療或藥物治療設計的血管通路,能減少反覆扎針並保護末梢血管。
然而,任何侵入性手術都存在一定風險,Port A置放過程與後續使用也可能出現合併症。
本篇文章將完整解析常見的(植入式注射座)人工血管合併症、發生原因及預防方法,協助病患與家屬更了解術前準備與術後照護。
關於人工血管合併症,你可能會想知道...
吳醫師植入式注射座置放的不同處
總結過往經驗,建立標準置放流程
吳青陽胸腔外科醫師總結過往經驗,確認出與導管相關合併症的危險操作因子,並依據研究發現歸納出植入式注射座標準置放流程。
藉由標準置放流程的協助,確認植入式注射座在手術置放時必須要注意的手術細節,除確保置放品質外,亦可避免不必要的組織創傷,縮短手術時間。
依據病患狀況,進行個人手術規劃
在門診階段,吳醫師會先根據相關影像進行病患整體血管狀況評估,並依照病患腫瘤後續治療計畫,評估合適血管入路途徑選擇以及注射腔包埋位置,確保植入式注射座在置放後可立即提供治療使用。
術前血管評估,運用腔內置放技巧
吳醫師於手術前會使用手持式超音波進行病患自體血管評估。
若病患自體血管大小合適,將可直接利用病患自體血管進行植入式注射座置放;若病患自體血管不佳,吳醫師會利用血管腔內治療技巧,選用特定金屬導絲以及術中靜脈攝影來協助置放途徑建立。
期後再沿著金屬導絲建立的置放途徑進行植入式注射座置放,可以有效運用病患自體血管,減少靜脈穿刺的機會。

血管保留策略,建立再次置放流程
隨著腫瘤治療進步,有越來越多的病患會在不同時間點出現異於前次的惡性腫瘤而在治療上需要再次植入式注射座置放。
透過吳醫師的標準流程,可同時探查頭靜脈與胸肩峰靜脈三角分枝,並運用腔內治療技術:
- 減少內頸靜脈穿刺機會
- 保留胸肩峰靜脈三角分枝,以利日後再次置放使用
專注持續進化,優化後續護理流程
吳醫師專注於所植入式注射座置放成果以及置放後護理維持。除持續有相關學術文章發表外,亦與腫瘤護理學會針對注射座置放後護理流程進行修訂以及進一步優化。
植入式注射座手術排程安排
植入式注射座除有特殊臨床考量外,多以局部麻醉進行術中止痛即可,但受限於當今護理人力不足,可能在手術安排上會比較緊張。
針對有需要盡速進行化學治療的病患,有可能需要先接受中央靜脈導管( central venous catheter) 或是經週邊置放中央靜脈輸液管 ( Peripheral inserted central venous catheter)作為暫時靜脈通路。
在確保化學治療可以依預計療程進行的情況下,在化學治療間隔空檔完成植入注射座置放。
常見的植入式注射座合併症
既然植入式注射座置放需要以手術的方式置入,就一定會有相關比率的合併症的發生率。
在早期文獻報告顯示,發生比率(含手術置放相關及長期的導管合併症)約10-20%。
吳醫師總結過往經驗,確認出與導管相關合併症的危險操作因子,並依據研究發現歸納出植入式注射座標準置放流程。
藉由標準置放流程的協助以及即時監測技術的進步(術中X光機,術中超音波),確認植入式注射座在手術置放時必須要注意的手術細節。
在上述標準置放流程以及即時監測技術的協助,手術置放相關合併症已經可以完全避免,僅剩下2-3%病患可能會遭遇植入式注射座相關長期的導管合併症。
平均每1000天植入式注射座相關合併症只有千分之5.7的發生率,簡單的說就是三年中會出現需要手術的事件約為0.057次,因此,現今植入式注射座置放手術是一個相對安全的手術。
植入式注射座相關的合併症依其發生的相關性主要分為二個類別。其一是置放手術相關的合併症,多數會發生在手術當中或與手術置放品質不佳有關,包括醫源性氣血胸,導管位移,注射座翻車,注射座曝露或包埋皮瓣壞死。
其二是長期的導管合併症,多數在後續使用及追蹤中發生,包括導管斷裂,導管感染,導管阻塞,深部靜脈栓塞。
針對置放手術相關的合併症分類簡述如下
a.醫源性氣血胸
其發生與鎖骨下靜脈穿刺以低位內頸靜脈穿刺有關。根據醫學文獻其發生率在1%上下。
由於這二個刺穿位置是以注射針經皮穿刺病患自身的鎖骨下靜脈以及下段的內頸靜脈,這二段血管皆在胸廓( thoracic cage)內,若穿刺時有些許偏移就有可能穿刺到伴行的鎖骨下動脈,以及下段的頸總動脈導致醫源性血胸或是劃破壁層肋膜進而導致醫源性氣胸。
唯有避免此類合併症的方式只有避免鎖骨下靜脈穿刺以低位內頸靜脈穿刺。
b.導管位移
其發生多與在置放時,導管尖端位置太高(在上腔靜脈上段)或是與病患持續性的咳嗽有關。
前者可以在置放手術術中以移動式X光機進行尖管位置確認來避免(雖然是在病患平躺時進行影像造影,但已有文獻證明其與病患站立照胸部X光沒有太大差別)。
後者則是因為咳嗽會引起胸腔內血管壓力增加,壓力作用在懸在上腔靜脈的導管上並將其向上推舉。
因解剖位置的關係,導管容易向上位移到內頸靜脈。建議應在發現後立即針對位移的導管進行調整,避免誘發靜脈栓塞或有纖維蛋白外鞘包裹,進一步讓植入式注射座失去功能。
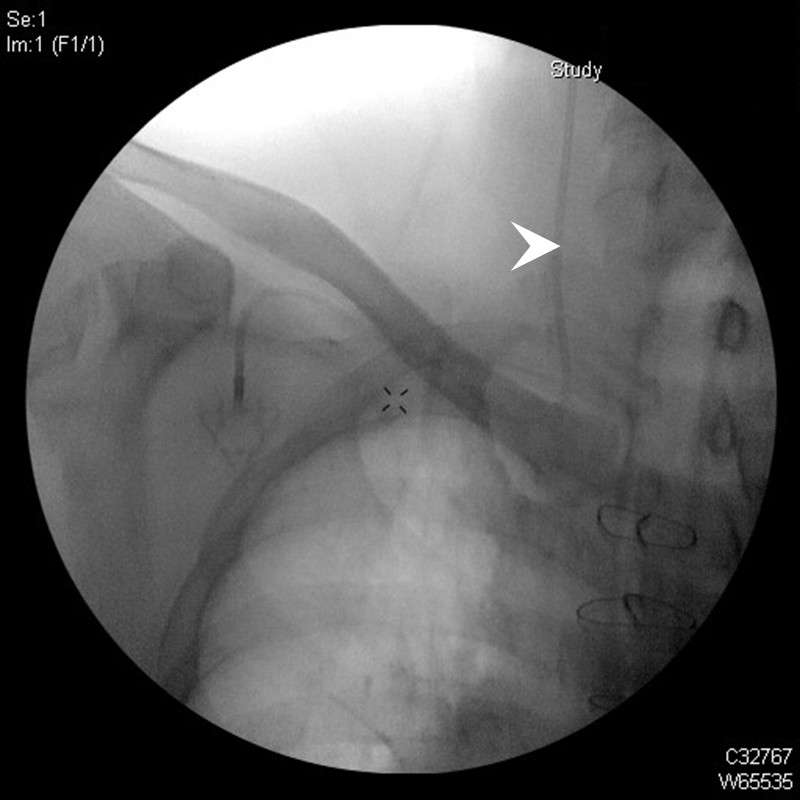
▲導管因為持續咳嗽導致持續胸腔壓力增加而位移到右側內頸靜脈
c.注射座翻車
植入式注射座在使用時需要由護理佈以食指及拇指觸摸,確認位置役需以食指及拇指固定注射座。再以非外傷性針頭(non coring needle)垂直注射座向下進行穿刺。
注射座之所以能被容易辨識主要是在於其與週邊組織軟硬不同再加上其包埋處下方能有支撐注射座的骨骼,使得注射座在使用時不會向下沉陷,讓注射針可穿刺到注射腔底部而不易滑脫。
為了達到這個目的,通常會將注射座固定在胸大肌上。但若固定縫線失效,會導致注射座可能因為病患日常活動而導致翻轉,讓不可穿刺的注射座底部朝上而無法使用。這時需要再次手術進行固定才能解決此一問題。
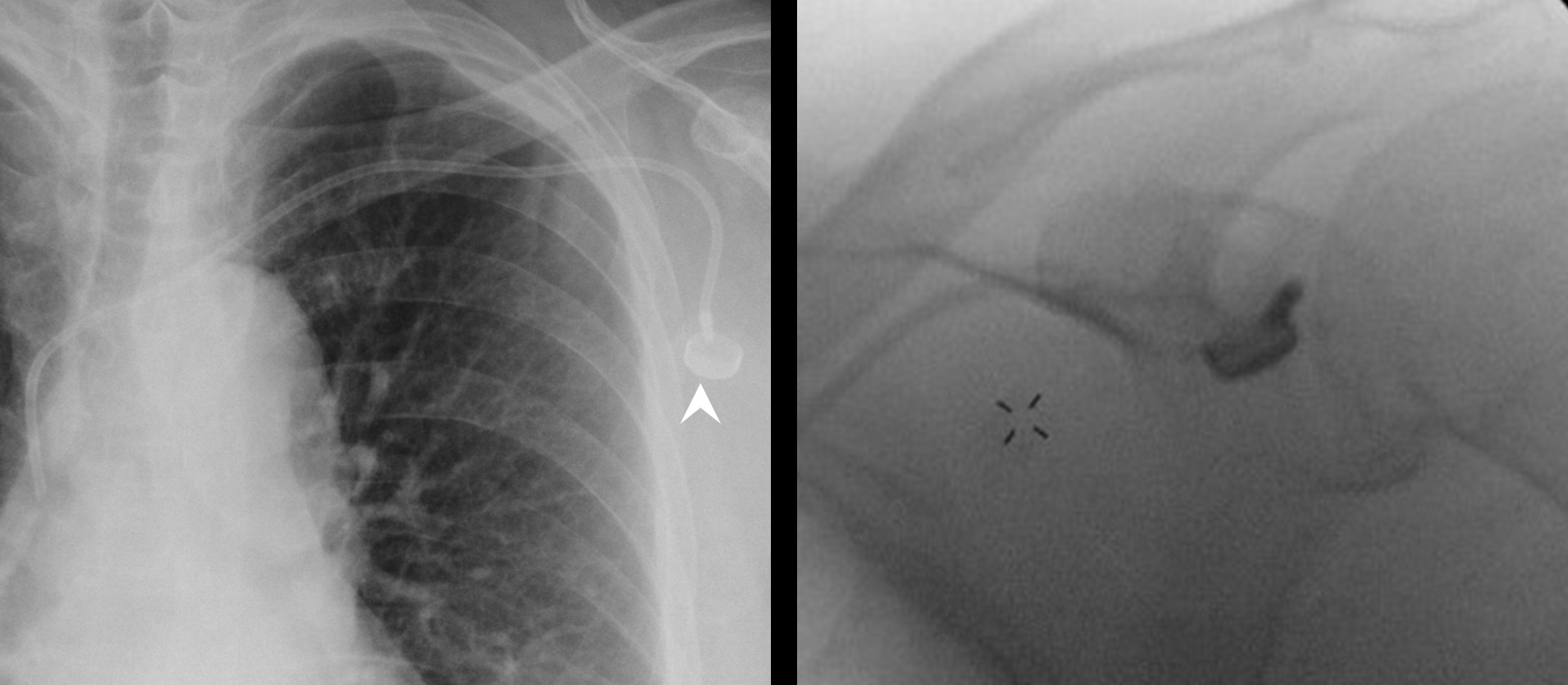
d.注射座曝露或包埋皮瓣壞死
此合併症若在術後1到2週內發生,多數與創建包埋皮瓣時,皮瓣削去過多皮下組織有關。
因為皮膚的血液多經由皮下组織的微血管網進行血液供應,當削減厚度太多會影響血液供應導致皮瓣壞死,以及後續的注射座曝露的狀況。
避免的方式就是在創建皮瓣時,儘量沿著胸大肌筋膜及皮下组織的交界面進行。
因為這個平面主要是無血管平面,僅有少數血管的穿通枝會通過;除不易出血外,亦最大量保持皮膚的血液供應。
此合併症若在術後一到二週以後發生,且接受次數不等的注射座穿刺進行腫瘤治療,多數與穿刺傷口癒合不良有關。
比較常發生在瘦的(身體質量指數小於16)或是傷口照顧不佳病患。前者與皮瓣厚度較薄(小於0.5公分)有關,後者與傷口因照顧不佳而受皮膚表面細菌入侵引起後續感染有關。
主要避免方式依其相對原因而有不同,在身材瘦的病患可考慮選擇高度較小的注射座避免對包埋皮瓣產生過大壓力;在其餘的病患則是建議在治療後移除針具當天先保持乾燥,隔天再洗澡。
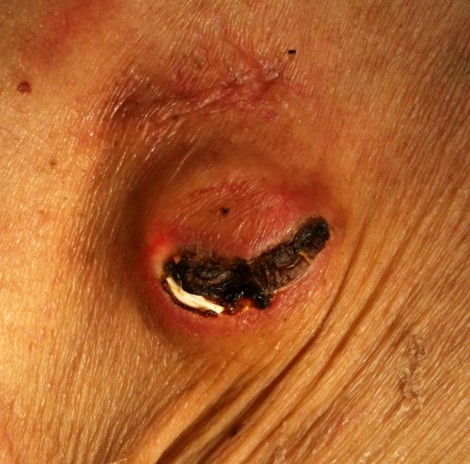
▲包埋皮瓣壞死合併注射座曝露
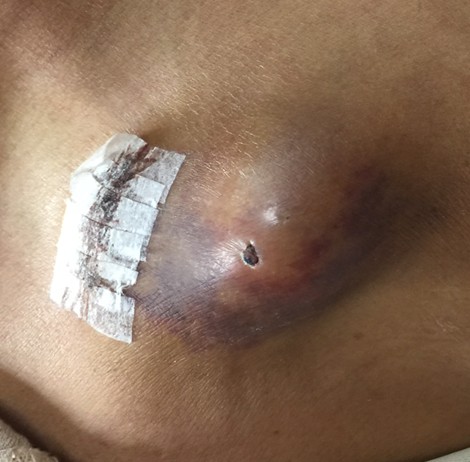
e.皮下血腫
此合併症主要與術中止血不夠確實導致血塊積蓄在包埋注射座的皮囊內有關。臨床表現可見注射座包埋處有暗青色鼓起。一旦出現這種合併症,植入式注射座就不能使用。
就只能經原手術切口再次手術,除移除血塊外,亦需再次確認有無出血點(必要時需暫時將植入式注射座取出)若有出血需以電燒進行止血,在出血後才能將植入式注射座復位固定及進行傷口縫合。
f.包埋處皮瓣過厚,不易觸摸
此合併症多發生在身型豐腴(身體質量指數較高)或是上圍豐滿的女性病患。多因進行注射座包埋時,選定的包埋位置過於外侧(即靠腋窩處),其下無骨骼支撐致使在辨識時不好固定。
解決方式是需再次手術將注射座固定位置向胸壁內側移動(即靠胸壁處)。
因為此處皮下組織較薄且其下有胸廓的骨髂支撐,可效避免包埋處皮瓣過厚不易觸摸的問題。
g.導管斷裂
此合併症與植入式注射座的潛在結構弱點有關。
主要潛在結構弱點有3個,包括導管近端(與導管鎖頭相接處)與導管鎖頭交界處;固定鎖頭固定導管處;導管近端1/3處。
造成導管在這3個潛在結構弱點斷裂的成因各不相同,但都會引起導管材質出現應力疲乏而破損,簡述如下。
導管近端
在導管近端(與導管鎖頭相接處)處的導管斷裂與創建包埋皮囊太小或是注射座未固定在胸大肌筋膜上,導致注射座本體容易在病患在平躺時因為被皮下脂肪組織推擠向上,導致導管與注射座鎖頭在這個交界處出現導管夾閉(catheter kinking)。
固定鎖頭固定導管處
在固定鎖頭固定導管處的導管斷裂與固定鎖頭的共軛構型有關。因為所有固定壓力都集中在位於連接管尖端膨大部的導管壁上。
導管近端1/3處
在導管近端1/3處的導管斷裂,即所謂的夾閉綜合症(pinch off syndrome)。此處斷裂與導管置放方式有關,文獻資料已經證明與鎖骨下靜脈穿刺有關。
主要是因爲穿刺點過於內側(鎖骨內三分之一)導致導管受到鎖骨及第一肋骨的反覆夾閉。
綜上所述,這些潛在的結構弱點在進行置放手術時必需併入手術計劃之中,置放時需要完全避免這些潛在的結構弱點。
因為若出導管斷裂的合併症,除需移除植入式注射座外,亦需移除斷裂的導管。
若斷裂導管已經滑脫到病患的血管內,就需要利用特殊管腔內治療器械,經股靜脈移除斷裂導致管。
由於斷裂導管處理期間的風險及不適感較強。避免其發生才是最重佳解決方案!
建議的操作要點
包埋皮囊需沿胸大肌筋膜進行創建,其大小除可完整包埋注射座外,亦需包含部分導管長度,確保注射座與近端導管可在胸大肌的筋膜上,可避免皮囊大小過少及注射座受皮下組織推移之影響減少應力集中在導管近端(與導管鎖頭相接處)。
此外,進行導管組裝時除需正確,亦需避免反復旋轉肩膀之動作。避免運動時導管沿固定鎖頭固定導管處隨著運動進行反復式旋轉。
最重要的是藉由完全不施作鎖骨下靜脈穿刺而完全避免導管近端1/3處因為穿刺導致導管受到鎖骨及第一肋骨的反覆壓迫。
h.植入式注射座感染
按其發生部位主要分成2大類,包括皮瓣感染及導管感染。
造成的原因前者可能與進行植入式注射座穿刺前的無菌準備不夠確實或是穿刺後的傷口照顧不好有關;後者則亦可能與病患進行進行植入式注射座穿刺前的無菌準備不夠確實或是病患因治療後免疫力差所造成感染有關。
但此類的合併症重點在於預防,也就是嚴格執行進行植入式注射座穿刺前的無菌準備以及進行腫瘤治療前確認病患免疫允許(白血球數目)。
一旦發生感染,那就只能把植入物移除,同時需要抗生素治療控制相關的軟組織感染。
若病患仍有治療需要,需在感染完全控制之後,再重新接受置放手術。
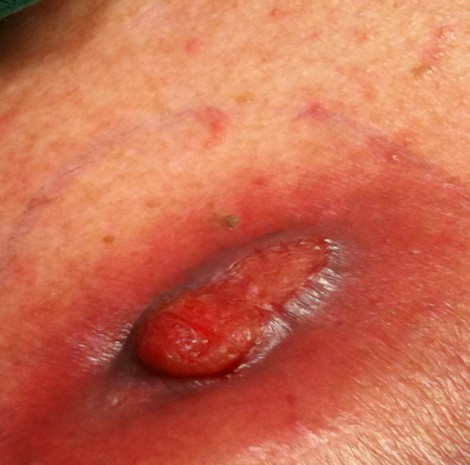
I.導管阻塞
此類合併症與進行植入式注射座使用後的維持不夠確實,導致病患血液或藥物沉積其中所造成。
尤其容易發生在需要經植入式注射座輸血的病患,因為血品多為紅血球濃縮液,除較濃稠外,亦有高濃度紅血球懸浮其中。
在流速慢的情況下,容易出現血液凝集的現象,從而形成血塊沉積。因此,在輸血後應立即以生理食鹽水進行注射座沖洗,若推注生理食鹽水有阻力,可進行多次沖洗看看是否能改善,若改善有限可用血栓溶素(urokinase)進行管腔內溶栓。
倘若效果不佳,則需考慮儘早作植入式注射座之更換。
j.深部靜脈栓塞
造成此合併症的原因與病患凝血功能過度活化或是瑜伽有關。
前者無法預防,通常在有臨床症狀時作抽血檢驗才會確認。後者則是因為肢體作極端的延伸,會使得自體血管的長度拉長但管徑變小,這使得導管的與血管的截面積比率上升,容易產生深部靜脈血栓進而導致肢體靜脈回流受堵,而使得患側肢體腫脹。
若病患已經完成治療且治療結束後追蹤時間已經逾2年,可考慮先移除植入式注射座。
若病患仍有治療需求者,其在臨床處置上有2個重點:其1是觀察患側有無因為靜脈回流堵塞所引起肢體腫脹出現腔室症候群(compartment syndrome)。
因為一旦出現腔室症候群(compartment syndrome)將導致患側肢體動脈血液供應不足的肢體缺血。
其二則是靜脈血栓的位置是否容易脫落並進一步導致肺栓塞。病患若有上述風險,則需儘速移除注射座並視臨床狀況給予抗擬血劑。
若無上述風險,在急性期(1週內)除對患肢臂圍進行定期測量監測外,亦可以使用口服抗凝血劑,避免血栓惡化,爭取血管側枝循環生成時間。
另外,可以將患肢抬高並針對患肢作握球訓練加速血管側枝循環生成。若病患會在2週內有明顯症狀緩解,在仍有治療需求的臨床考慮下就可以維持植入式注射座使用而暫緩移除。
桃園長庚
- 院所地址:桃園市龜山區頂湖路123號
- 預約專線:03-3196200
- 門診時間:每週四 8:30-12:00
- 立即掛號:桃園長庚胸腔外科
林口長庚
- 院所地址:桃園市龜山區復興街5號
- 預約專線:03-3281200
- 門診時間:每週五 13:00-17:00
- 立即掛號:林口長庚胸腔外科



